Перейти к:
Эффективность применения левилимаба у пациентов со среднетяжелым и тяжелым течением COVID-19
https://doi.org/10.17749/2070-4909/farmakoekonomika.2023.164
Аннотация
Цель: оценка клинической эффективности и экономической целесообразности применения левилимаба в лечении пациентов со среднетяжелым и тяжелым течением COVID-19 на основании данных реальной клинической практики (англ. real world data, RWD).
Материал и методы. Проведено одноцентровое наблюдательное ретроспективное исследование «случай–контроль». Согласно алгоритму подбора пары подобрано 834 пары пациентов со среднетяжелым и 347 пар с тяжелым течением заболевания, сходных по полу, возрасту, статусу вакцинации, тяжести течения заболевания и уровню С-реактивного белка.
Результаты. Продемонстрирована клиническая эффективность левилимаба в отношении внутригоспитальной летальности как при среднетяжелом течении COVID-19 (6% в группе левилимаба и 10% в группе стандартной терапии; отношение шансов (ОШ) 1,71; 95% доверительный интервал (ДИ) 1,19–2,47; р<0,01), так и при тяжелом течении (63% и 82% соответственно; ОШ 2,70; 95% ДИ 1,90– 3,82; р<0,01). Затраты на 1 пролеченного пациента также были выше в группах терапии левилимабом: разница в затратах по сравнению с группой стандартной терапии для пациентов со среднетяжелым течением заболевания составила 54 665,30 руб., с тяжелым течением – 91 285,85 руб. Расчетные показатели стоимости дополнительной эффективности левилимаба при среднетяжелом течении заболевания составили 13 666,32 руб., при тяжелом течении – 4804,51 руб.
Заключение. Применение левилимаба при среднетяжелом и тяжелом течении COVID-19 оправданно как с клинической, так и с экономической точек зрения. Проведение исследований RWD – важный инструмент в понимании эффективности медицинских технологий в условиях реальной клинической практики.
Ключевые слова
Для цитирования:
Гомон Ю.М., Стрижелецкий В.В., Иванов И.Г., Балыкина Ю.Е., Ермольев М.В., Колбин А.С., Лившиц М.В., Усманова Т.А., Фахрутдинова А.М., Константинова Ю.С., Губанов А.П. Эффективность применения левилимаба у пациентов со среднетяжелым и тяжелым течением COVID-19. ФАРМАКОЭКОНОМИКА. Современная фармакоэкономика и фармакоэпидемиология. 2023;16(1):36–47. https://doi.org/10.17749/2070-4909/farmakoekonomika.2023.164
For citation:
Gomon Yu.M., Strizheletsky V.V., Ivanov I.G., Balykina Yu.E., Ermolyev M.V., Kolbin A.S., Livshits M.V., Usmanova T.A., Fakhrutdinova A.M., Konstantinova Yu.S., Gubanov A.P. Efficiency of Levilimab in patients with moderate and severe COVID-19. FARMAKOEKONOMIKA. Modern Pharmacoeconomics and Pharmacoepidemiology. 2023;16(1):36–47. (In Russ.) https://doi.org/10.17749/2070-4909/farmakoekonomika.2023.164
ВВЕДЕНИЕ / INTRODUCTION
В качестве средств терапии COVID-19 широкое применение нашли антиинтерлейкиновые препараты (анти-ИЛ) как упредительная патогенетическая терапия цитокинового шторма. В настоящее время в Российской Федерации (РФ) согласно временным методическим рекомендациям по профилактике, диагностике и лечению COVID-19 при среднетяжелом и тяжелом течении заболевания рекомендованы к использованию антагонисты рецепторов ИЛ-6 (тоцилизумаб, сарилумаб, левилимаб), блокаторы ИЛ-6 (олокизумаб) и блокаторы ИЛ-1 (канакинумаб, анакинра) [1].
Фармакоэпидемиологическое исследование продемонстрировало, что рост числа заболевших, сопровождавшийся расширением практики назначения упредительной патогенетической терапии, в период 2020–2021 гг. привел к увеличению числа новых случаев назначения анти-ИЛ среди пациентов со среднетяжелой и тяжелой формами COVID-19 в 1,5 раза [2]. Пропорционально вырос и кумулятивный риск назначения анти-ИЛ при COVID-19 – с 38% в 2020 г. до 69% в 2021 г. Расчетное число лиц, получивших анти-ИЛ в 2020–2021 гг., в РФ составило более 950 тыс. человек [2].
С учетом действовавшей в период пандемии процедуры ускоренной регистрации лекарственных средств (ЛС) имеется ограниченное число публикаций, касающихся оценки эффективности внедренных стратегий терапии, с крайне ограниченным количеством пролеченных пациентов. Так, в регистрационном исследовании фазы 3 по оценке эффективности левилимаба при COVID-19 (CORONA) в группу терапии были включены 103 пациента [3]. Несмотря на то что статистически достоверных различий в отношении снижения 28-дневной летальности получено не было, продемонстрировано, что 63,1% и 42,7% пациентов в группах левилимаба и плацебо соответственно достигли устойчивого клинического улучшения на 14-й день заболевания (р=0,0017). Позднее в рамках ряда нерандомизированных исследований показана эффективность левилимаба в отношении снижения вероятности прогрессии поражения легочной ткани, в т.ч. со снижением рисков госпитализации пациентов в отделения реанимации и интенсивной терапии (ОРИТ) [4][5].
Тем не менее как эффективность ряда анти-ИЛ, так и экономическая целесообразность их использования остаются дискутабельными: согласно рекомендациям Всемирной организации здравоохранения, только тоцилизумаб и сарилумаб представляются доказанно эффективными в терапии пациентов с тяжелым или критическим течением COVID-19 в отношении снижения 28-дневной летальности [6]. Что касается экономической эффективности, то, например, в исследовании О.В. Жуковой и др. (2021 г.) продемонстрировано, что стоимость дополнительной эффективности, измеряемая через определение инкрементального показателя «затраты–эффективность» (англ. incremental cost-effectiveness ratio, ICER), для тоцилизумаба в сравнении со стандартной терапией, включающей применение дексаметазона, составила 13 119 958,33 руб. [7]. В работе М.Ю. Фролова и др. (2020 г.) определены значительно меньшие уровни ICER: для тоцилизумаба данный показатель составил 278 500,59 руб., для левилимаба – 215 435,04 руб., а для олокизумаба – 194 497,72 руб. [8]. Все приведенные данные о потенциальной экономической эффективности использования анти-ИЛ-терапии получены в рамках клинико-экономического моделирования, что не позволяет в полной мере оценить экономическую эффективность использования указанной группы ЛС в реальной клинической практике.
Цель – оценка клинической эффективности и экономической целесообразности применения левилимаба в лечении пациентов с среднетяжелым и тяжелым течением COVID-19 на основании данных реальной клинической практики (real world data, RWD).
МАТЕРИАЛ И МЕТОДЫ / MATERIAL AND METHODS
Проведено одноцентровое наблюдательное ретроспективное исследование «случай–контроль». С этой целью из аналитической информационной системы (АИС) «Ариадна» отобрана информация о пациентах, находившихся на стационарном лечении в СПб ГБУЗ «Городская больница Святого Великомученика Георгия» (г. Санкт-Петербург), перепрофилированной с марта 2020 г. по настоящее время для лечения пациентов с COVID-19.
Критерии включения / Inclusion criteria
В исследование включены пациенты в соответствии со следующими критериями:
- подтвержденный диагноз COVID-19 (идентификация SARS-CoV-2 методом полимеразной цепной реакции (ПЦР) в биоматериале (мазок из зева и носа) на догоспитальном этапе или в период госпитализации;
- среднетяжелое или тяжелое течение заболевания, установленное на основании критериев временных методических рекомендаций по профилактике, диагностике и лечению новой коронавирусной инфекции COVID-19 (версия 15) [1];
- госпитализация в период с 25 июня 2021 г. по 25 февраля 2022 г.;
- известный исход госпитализации.
Для всех пациентов по уникальному идентификационному номеру (номеру истории болезни) осуществлен поиск следующей информации:
- демографические данные (пол, возраст);
- клинические данные (сведения о лекарственной терапии, статус вакцинации от COVID-19, сведения о сопутствующих заболеваниях, сведения об исходе и длительности госпитализации, в т.ч. в ОРИТ), а также стоимость госпитализации по данным о выставленных счетах в соответствии с тарифами Генерального тарифного соглашения на 2021 и 2022 гг. [9] (данные о сопутствующих заболеваниях, кодированные по Международной классификации болезней 10-го пересмотра (МКБ-10), в АИС «Ариадна» имелись только у пациентов с исходом «смерть», в связи с чем указанная информация анализировалась только в этой группе пациентов);
- лабораторные данные по уровням С-реактивного белка (СРБ), ферритина, D-димера (оценивались показатели, близкие к дате введения ЛС).
Всем пациентам при наличии показаний и отсутствии противопоказаний были назначены противовирусная (фавипиравир), симптоматическая терапия (инсуффляции увлажненного кислорода, жаропонижающие, муколитики), глюкокортикостероиды (ГКС), антикоагулянтная и антибактериальная терапия. Пациенты, включенные в группу «случая», также получали анти-ИЛ-терапию – левилимаб (Илсира®, ЗАО «Биокад», Россия) в дозировке 324 мг в виде подкожной инъекции. Абсолютному большинству пациентов (90%) левилимаб вводился однократно в первые 3 дня госпитализации.
Критерии исключения / Exclusion criteria
С целью создания сопоставимых выборок пациентов после удаления повторяющихся записей, данных, касающихся пациентов с неизвестным исходом (перевод в другое учреждение), а также пропущенных данных для показателей, входивших в алгоритм подбора пары, из группы «контроля» исключены больные с наличием состояний или заболеваний, которые являлись согласно инструкции по медицинскому применению противопоказанием для назначения анти-ИЛ-терапии ввиду того, что они сами по себе могли ухудшать исход заболевания в указанной группе.
Таким образом, из группы «контроля» удалены записи об умерших пациентах, имевших в качестве сопутствующих заболеваний следующие коды диагнозов по МКБ-10: B18.0, В18.1 Хронический вирусный гепатит В; К72.0 Острая и подострая печеночная недостаточность; К72.1 Хроническая печеночная недостаточность; N17 Острая почечная недостаточность; N18 Хроническая почечная недостаточность; N19 Почечная недостаточность неуточненная; О00-О99 Беременность, грудное вскармливание; В20-В24 Вирус иммунодефицита человека [10].
Сепсис также является противопоказанием для проведения анти-ИЛ-терапии. Тем не менее, поскольку все синдромы, входящие в симптомокомплекс сепсиса, согласно критериям Sepsis-3 неспецифичны, существовала высокая вероятность гипердиагностики данного осложнения [11]. Так, симптомы интоксикации неспецифичны только для бактериальных инфекций, полиорганная дисфункция может быть обусловлена предшествующими заболеваниями неинфекционной природы при крайне низкой чувствительности и специфичности прокальцитонинового теста в отношении бактериальных суперинфекций у пациентов с COVID-19 [12][13]. Ввиду этого больных с установленным диагнозом «сепсис» из выборки не исключали, но расчет рисков его развития в группах «случая» и «контроля» не проводили.
Алгоритм формирования пар / Pair formation algorithm
Далее из полученной выборки были сформированы пары пациентов: группа «случая» (назначение левилимаба в дополнение к стандартной терапии) и группа «контроля» (только стандартная терапия) в соотношении 1:1 для каждого варианта тяжести течения заболевания.
Выбран следующий алгоритм формирования пар:
- пациенты одного пола;
- возраст пациента ±2 года;
- одинаковый статус вакцинации;
- уровень СРБ ±20%;
- одинаковая тяжесть течения заболевания.
Таким образом, из 8746 первоначально отобранных пациентов в анализ включено 347 пар пациентов с тяжелым и 834 пары со среднетяжелым течением COVID-19. Сведения о количестве включенных пациентов и полученных пар приведены на рисунке 1.
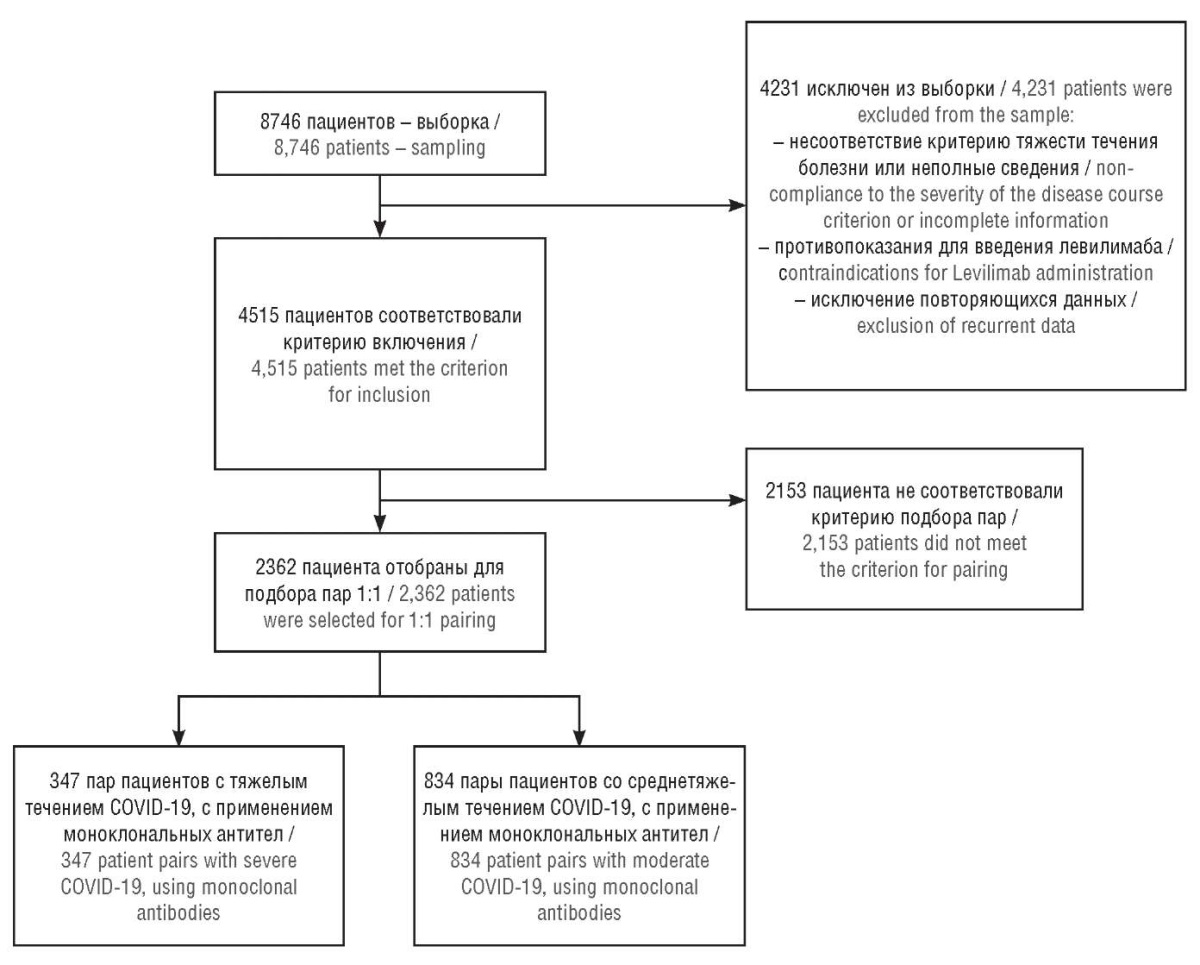
Рисунок 1. Сведения о количестве включенных пациентов и полученных пар «случай–контроль»
Figure 1. Information on the number of included patients and received case-control pairs
Этические аспекты / Ethical aspects
Исследование носило ретроспективный характер, были использованы обезличенные данные, поэтому подписания информированных согласий не требовалось.
Статистический анализ / Statistical analysis
Применены методики непараметрической статистики. Расчеты и составление пар выполнены с помощью веб-приложения Jupyter Notebook 3.4.4 (США)1 с использованием языка программирования Python 3.9.13. Для количественных признаков рассчитаны медианы, нижние и верхние квартили, для качественных признаков – доли в процентах. В рамках проведенного анализа в качестве исходов рассчитана внутригоспитальная летальность с оценкой отношения шансов (ОШ) и определением 95% доверительного интервала (ДИ) развития неблагоприятного исхода, ОШ госпитализации в ОРИТ, а также ОШ смерти пациентов, госпитализированных в ОРИТ, отдельно для случаев среднетяжелого и тяжелого течения заболевания. С целью оценки влияния отдельных исходных клинических и лабораторных показателей на исход заболевания к бинарным качественным признакам в двух несвязанных группах применен точный критерий Фишера, для количественных признаков – критерий Манна–Уитни.
В отношении пропущенных данных (касались только лабораторных показателей, не входивших в алгоритм подбора пары, т.е. данных об уровнях ферритина и D-димера) применена методика анализа доступных вариантов (попарное удаление) (англ. available-case analysis (pairwise deletion)), предполагающая использование всех непропущенных значений для каждого из параметров [14][15]. Уровень статистической значимости определен как р=0,01.
Оценка экономических исходов / Assessment of economic outcomes
Для оценки экономической целесообразности применения левилимаба использован метод анализа «затраты–эффективность», при котором затраты, ассоциированные с применяемой медицинской технологией, сравниваются с ее эффективностью с расчетом показателя «затраты–эффективность» (англ. cost-effectiveness ratio, CER) для каждой из альтернатив:
CER = З / Э, (1)
где З – затраты; Э – эффективность.
В случаях, когда дополнительная эффективность была ассоциирована и с дополнительными затратами, рассчитан инкрементальный показатель «затраты–эффективность» (англ. incremental cost-effectiveness ratio, ICER), демонстрирующий стоимость дополнительной эффективности [16]:
ICER = (З1 – З2) / (Э1 – Э2), (2)
где З1 – затраты 1-й медицинской технологии; З2 – затраты 2-й медицинской технологии; Э1 – эффективность 1-й медицинской технологии; Э2 – эффективность 2-й медицинской технологии.
Полученные результаты сравнивали с ICER, рассчитанным для левилимаба по методике клинико-экономического моделирования [8].
РЕЗУЛЬТАТЫ / RESULTS
Клиническая эффективность / Clinical efficiency
Клинические характеристики и исходные лабораторные показатели, касающиеся пациентов, включенных в исследование, представлены в таблице 1 и на рисунке 2. Как видно, пациенты в группах среднетяжелого и тяжелого течения заболевания были сопоставимы по основным характеристикам (пол, возраст, доля вакцинированных, уровни СРБ, D-димера, ферритина).
Таблица 1. Клинические характеристики и исходные лабораторные показатели пациентов, включенных в исследование
Table 1. Clinical characteristics and baseline laboratory parameters of patients included in the study
|
Параметр / Parameter |
Среднетяжелое течение / Medium |
Тяжелое течение / Severe |
||||
|
«Cлучай» / Case |
«Контроль» / Control |
p |
«Cлучай» / Case |
«Контроль» / Control |
p |
|
|
Женский/мужской пол, % // Female/male,% |
59/41 |
59/41 |
1,00 |
65/35 |
65/35 |
1,00 |
|
Возраст (медиана [ Q25; Q75]), лет / Age (median [ Q25; Q75]), years |
66 [ 53; 75] |
65 [ 53; 73] |
0,13 |
73 [ 66; 82] |
74 [ 65; 82] |
0,94 |
|
Вакцинированные/невакцинированные, % // Vaccinated/unvaccinated, % |
18/82 |
18/82 |
1,00 |
3/97 |
3/97 |
1,00 |
|
D-димер (медиана [ Q25; Q75]), нг/мл // D-dimer (median [ Q25; Q75]), ng/ml |
326,3 [ 171,2; 556,5] |
344,1 [ 177,3; 616,0] |
0,55 |
509,90 [ 213,57; 799,03] |
426,50 [ 227,83; 681,30] |
1,00 |
|
СРБ (медиана [ Q25; Q75]), мг/л // CRP (median [ Q25; Q75]), mg/l |
72,75 [ 40,42; 119,00] |
73,00 [ 41,52; 118,85] |
1,00 |
137,60 [ 93,40; 182,25] |
147,50 [ 95,60; 198,90] |
1,00 |
|
Ферритин (медиана [ Q25; Q75]), мкг/л // Ferritin (median [ Q25; Q75]), mcg/l |
733,80 [ 358,35; 1209,00] |
627,30 [ 303,85; 1093,50] |
0,06 |
1055,00 [ 648,50; 1500,00] |
1232,00 [ 470,20; 1661,00] |
0,03 |
Примечание. [ Q25; Q75] – нижний и верхний квартили; СРБ – С-реактивный белок.
Note. [ Q25; Q75] – lower and upper quartiles; CRP – C-reactive protein.
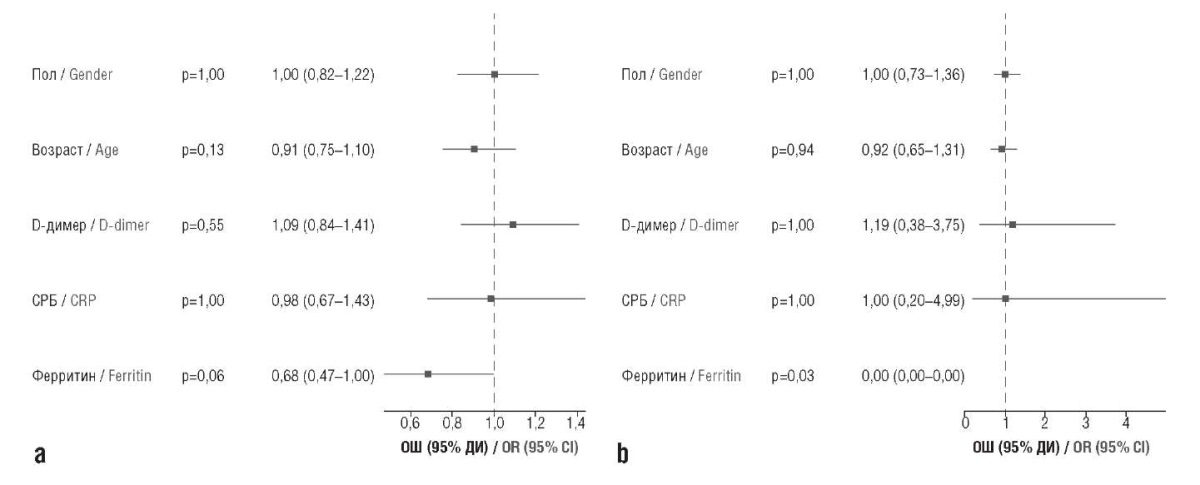
Рисунок 2. График forest plot для оценки различий в исходных показателях в группах среднетяжелого (а) и тяжелого (b) течения COVID-19.
СРБ – С-реактивный белок; ОШ – отношение шансов; ДИ – доверительный интервал
Figure 2. Forest plot for assessing differences in baseline indicators in the groups of moderate (a) and severe (b) COVID-19.
CRP – C-reactive protein; OR – odds ratio; CI – confidence interval
При анализе распространенности сопутствующей патологии у умерших пациентов обращало на себя внимание то, что у каждого из них имелся неблагоприятный преморбидный фон: у 100% имели место сопутствующая сердечно-сосудистая патология (ишемическая болезнь сердца, гипертоническая болезнь, хроническая сердечная недостаточность) и сахарный диабет, порядка 90% при тяжелом течении и 20% при среднетяжелом течении заболевания имели сопутствующее ожирение.
Пациенты с тяжелым течением заболевания были старше и имели более высокий уровень маркеров воспаления в сравнении с больными со среднетяжелым течением, что в целом предрасполагало к неблагоприятному прогнозу заболевания в указанной группе (табл. 2; рис. 3, 4).
Таблица 2. Клинические исходы в группах среднетяжелого и тяжелого течения COVID-19
Table 2. Clinical outcomes in the groups of moderate and severe COVID-19
|
Параметр / Parameter |
Среднетяжелое течение / Medium |
Тяжелое течение / Severe |
||||||||
|
«Cлучай» / Case |
«Контроль» / Control |
p |
ОШ / OR |
95% ДИ / 95% CI |
«Cлучай» / Case |
«Контроль» / Control |
p |
ОШ / OR |
95% ДИ / 95% CI |
|
|
Внутригоспитальная летальность, % / In-hospital mortality, % |
6 |
10 |
<0,01 |
1,71 |
1,19–2,47 |
63 |
82 |
<0,01 |
2,70 |
1,90–3,82 |
|
Частота госпитализации в ОРИТ, % / Incidence of hospitalization to ICU, % |
10 |
17 |
<0,01 |
1,90 |
1,41–2,55 |
81 |
96 |
<0,01 |
5,48 |
3,01–9,97 |
|
Длительность госпитализации (медиана [ Q25; Q75]), сут / Duration of hospitalization (median [ Q25; Q75]), days |
13,0 [ 10,0; 17,0] |
10,0 [ 7,0; 15,0] |
<0,01 |
– |
– |
14,0 [ 10,0; 21,5] |
11,0 [ 6,0; 17,0] |
<0,01 |
– |
– |
|
Внутригоспитальная летальность в ОРИТ, % / In-hospital mortality in ICU, % |
58 |
58 |
1,0 |
1,0 |
0,37–2,65 |
77 |
87 |
<0,01 |
2,00 |
1,27–3,15 |
|
Длительность пребывания в ОРИТ (медиана [ Q25; Q75]), сут / Duration of stay in ICU (median [ Q25; Q75]), days |
4,0 [ 2,0; 7,0] |
3,0 [ 2,0; 6,0] |
0,63 |
– |
– |
8,0 [ 5,0; 12,0] |
6,0 [ 4,0; 10,0] |
<0,01 |
– |
– |
Примечание. ОРИТ – отделение интенсивной терапии; [Q25; Q75] – нижний и верхний квартили; ОШ – отношение шансов; ДИ – доверительный интервал.
Note. ICU – intensive care unit; [Q25; Q75] – lower and upper quartiles; OR – odds ratio; CI – confidence interval.

Рисунок 3. График forest plot для оценки различий в исходах в группах среднетяжелого (а) и тяжелого (b) течения COVID-19.
ОРИТ – отделение реанимации и интенсивной терапии; ОШ – отношение шансов; ДИ – доверительный интервал
Figure 3. Forest plot for assessing differences in outcomes in the groups of moderate (a) and severe (b) COVID-19.
ICU – intensive care unit; OR – odds ratio; CI – confidence interval
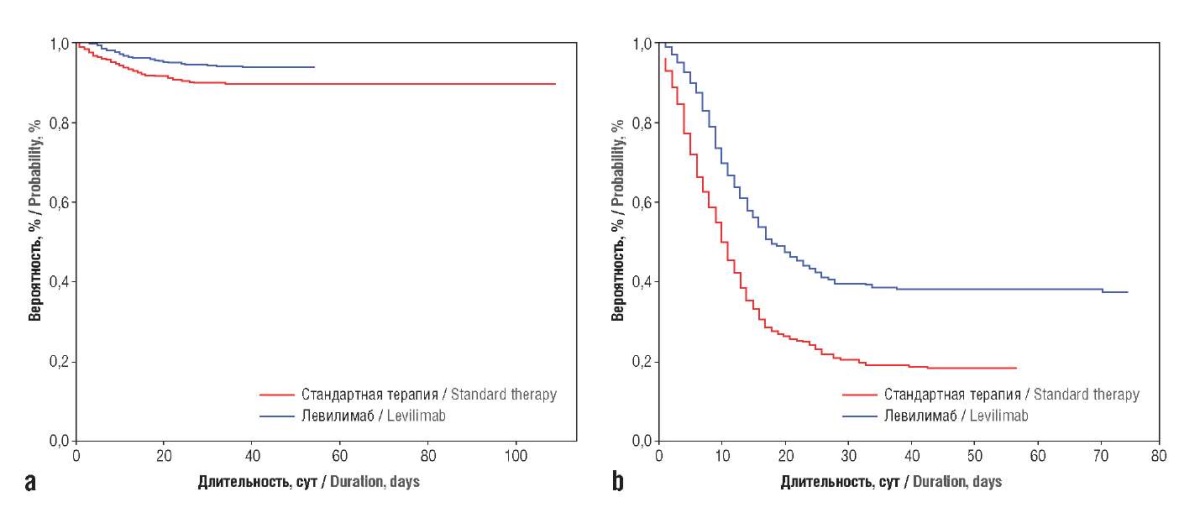
Рисунок 4. Кривые выживаемости Каплана–Мейера для среднетяжелого (а) и тяжелого (b) течения COVID-19
Figure 4. Kaplan–Meier survival curves for moderate (а) and severe (b) COVID-19
Отмечены статистически значимые различия в показателях внутригоспитальной летальности в группах среднетяжелого и тяжелого течения заболевания: 6% и 10% в группах «случая» и «контроля» соответственно при среднетяжелом течении заболевания (ОШ 1,71; 95% ДИ 1,19–2,47; р<0,01), 63% и 82% – при тяжелом течении заболевания (ОШ 2,70; 95% ДИ 1,90–3,82; р<0,01). Также продемонстрированы статистически значимые различия между группами применения левилимаба и стандартной терапии в отношении как длительности госпитализации, так и частоты госпитализации в ОРИТ для пациентов с среднетяжелым и тяжелым течением заболевания. Причем в обоих случаях частота госпитализаций в ОРИТ была выше в группах «контроля», а длительность госпитализации – в группах «случая». При этом из данных, представленных на кривых Каплана–Мейера (см. рис. 4), видно, что разница в медианах длительности связана с большей смертностью в группах «контроля»: для тяжелого течения заболевания к 10-му дню госпитализации в группе «контроля» летальность составила 50%, в то время как в группе «случая» – 30%.
Различия в показателях внутригоспитальной летальности пациентов, госпитализированных в ОРИТ, и длительности госпитализации в ОРИТ между группами «случая» и «контроля» продемонстрированы только для тяжелого течения заболевания.
В таблице 3 и на рисунке 5 приведены данные, касающиеся оценки влияния отдельных клинических и лабораторных показателей на исходы заболевания. Видно, что из всех рассмотренных показателей (возраст, пол, уровень маркеров воспаления, тяжесть течения заболевания и проведение анти-ИЛ-терапии) только пол и уровень ферритина не влияли на исход. Все остальные показатели статистически достоверно ухудшали прогноз заболевания и увеличивали ОШ смерти пациента.
Таблица 3. Оценка связи демографических, клинических и лабораторных данных с исходом заболевания
Table 3. Assessment of the relationship of demographic, clinical and laboratory data with the outcome of the disease
|
Параметр / Parameter |
Выжившие / Survivors |
Умершие / Deceased |
p |
ОШ / OR |
95% ДИ / 95% CI |
|
Возраст (медиана [ Q25; Q75]), лет / Age (median [ Q25; Q75]), years |
65 [ 53; 73] |
75 [ 68; 83] |
<0,01 |
4,79 |
3,81–6,02 |
|
Женский/мужской пол, % // Female/male,% |
61/39 |
60/40 |
0,92 |
1,00 |
0,83–1,21 |
|
D-димер (медиана [ Q25; Q75]), нг/мл // D-dimer (median [ Q25; Q75]), ng/ml |
341,80 [ 183,50; 583,10] |
562,52 [ 330,82; 922,06] |
<0,01 |
2,27 |
1,34–3,84 |
|
СРБ (медиана [ Q25; Q75]), мг/л // CRP (median [ Q25; Q75]), mg/l |
73,40 [ 41,70; 121,20] |
144,80 [ 96,40; 194,78] |
<0,01 |
5,60 |
2,72–11,54 |
|
Ферритин (медиана [ Q25; Q75]), мкг/л // Ferritin (median [ Q25; Q75]), mcg/l |
704,35 [ 336,23; 1166,25] |
1209,00 [ 664,10; 1624,50] |
0,16 |
1,64 |
0,84–3,18 |
|
Среднетяжелое/тяжелое течение, % // Moderate/severe, % |
88/12 |
21/79 |
<0,01 |
0,03 |
0,02–0,04 |
|
Терапия левилимабом – да/нет, % / Levilimab therapy – yes/no, % |
52,9/47,1 |
42,1/57,9 |
<0,01 |
1,54 |
1,28–1,85 |
Примечание. [ Q25; Q75] – нижний и верхний квартили; СРБ – С-реактивный белок; ОШ – отношение шансов; ДИ – доверительный интервал.
Note. [ Q25; Q75] – lower and upper quartiles; CRP – C-reactive protein; OR – odds ratio; CI – confidence interval.
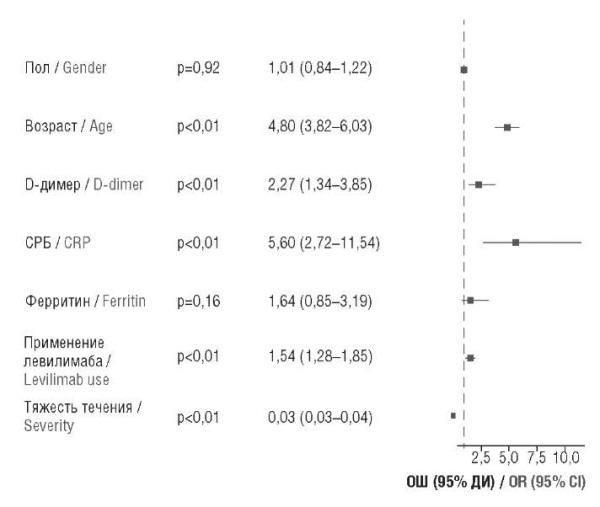
Рисунок 5. Оценка связи демографических, клинических и лабораторных данных с исходом заболевания (график forest plot).
СРБ – С-реактивный белок; ОШ – отношение шансов; ДИ – доверительный интервал
Figure 5. Assessment of the relationship of demographic, clinical and laboratory data with the outcome of the disease (forest plot graph).
CRP – C-reactive protein; OR – odds ratio; CI – confidence interval
Экономические исходы / Economic outcomes
В таблице 4 представлены экономические исходы в группах «случая» и «контроля» при среднетяжелом и тяжелом течении заболевания. Как при среднетяжелом, так и при тяжелом течении выплаты по законченному случаю заболевания в группе левилимаба были выше, чем в группе стандартной терапии: для среднетяжелого течения разница в затратах составила 54 665,3 руб., для тяжелого – 91 285,85 руб. С учетом и большей эффективности терапии левилимабом в отношении показателя «внутригоспитальная летальность» (разница между стратегией применения левилимаба и стандартной терапией при среднетяжелом течении заболевания составила 4%, при тяжелом – 19%) рассчитан ICER, который составил для среднетяжелого течения 13 666,32 руб., для тяжелого – 4804,51 руб. на каждый случай оказания медицинской помощи.
Таблица 4. Экономические исходы в группах среднетяжелого и тяжелого течения COVID-19
Table 4. Economic outcomes in the groups of moderate and severe COVID-19
|
Параметр / Parameter |
Среднетяжелое течение / Medium |
Тяжелое течение / Severe |
||||||
|
«Cлучай» / Case |
«Контроль» / Control |
р |
Δ |
«Cлучай» / Case |
«Контроль» / Control |
p |
Δ |
|
|
Стоимость госпитализации (медиана [ Q25; Q75]), руб. / The cost of hospitalization (median [ Q25; Q75]), rub. |
145 745,60 [ 125 836,65; 161 361,20] |
91 080,30 [ 51 686,60; 107 065,10] |
<0,01 |
54665,30 |
341 859,60 [ 244 853,80; 471 630,40] |
250 573,75 [ 146 411,60; 340 536,90] |
<0,01 |
91 285,85 |
|
Внутригоспитальная летальность, % / Intrahospital mortality, % |
6 |
10 |
<0,01 |
4 |
63 |
82 |
<0,01 |
19 |
|
CER |
24 290,93 |
9108,03 |
– |
– |
5426,34 |
3055,77 |
– |
– |
|
ICER |
13 666,32 |
4804,51 |
||||||
Примечание. [ Q25; Q75] – нижний и верхний квартили; CER (англ. cost-effectiveness ratio) – коэффициент «затраты–эффективность»; ICER (англ. incremental cost-effectiveness ratio) – инкрементальный показатель «затраты–эффективность».
Note. [ Q25; Q75] – lower and upper quartiles; CER – cost-effectiveness ratio; ICER – incremental cost-effectiveness ratio.
ОБСУЖДЕНИЕ / DISCUSSION
Данные, полученные в рамках исследований реальной клинической практики, в последние годы становятся крайне востребованными [17]. Многообразие подходов к сбору информации, а также самих источников, использующихся при их проведении, позволяет оценить любые исходы, связанные с применением медицинской технологии [18][19].
Основными недостатками RWD-исследований в сравнении с «золотым стандартом» (рандомизированными клиническими исследованиями (РКИ)) являются сложности, связанные с систематизацией данных (отсутствие структурированности собираемой информации, в т.ч. единых нормирующих шкал, а также наличие пропущенных данных), и высокий риск влияния внешних факторов на результат. Последнее прежде всего касается предвзятости принятия решений о применении медицинских технологий, существующей в реальной практике, что почти полностью исключается при применении процедур рандомизации и ослепления в рамках РКИ [20][21].
Основными требованиями к качеству RWD-исследований, повышающих достоверность полученных результатов, является использование «золотых стандартов» диагностики заболеваний, а также методик, которые позволяют однозначно идентифицировать и измерить воздействие медицинской технологии [22]. С целью достижения оптимального качества настоящего исследования в него включали только пациентов с подтвержденным случаем новой коронавирусной инфекции, а в качестве исходов оценивали только однозначно идентифицируемые жесткие конечные точки – внутригоспитальная летальность, вероятность госпитализации в ОРИТ. В результате была продемонстрирована клиническая эффективность левилимаба для пациентов как со среднетяжелым, так и с тяжелым течением COVID-19 в отношении сокращения внутригоспитальной летальности и вероятности госпитализации в ОРИТ.
В рамках проведенного нами исследования затраты в связи с оказанием медицинской помощи при применении альтернативных стратегий (терапия анти-ИЛ и без них) оценены как реально произведенные выплаты по законченному случаю заболевания в соответствии с существующими тарифами обязательного медицинского страхования. При этом стоимость 1 случая оказания медицинской помощи пациенту с COVID-19 при использовании анти-ИЛ-терапии согласно Генеральному тарифному соглашению, действующему в г. Санкт-Петербурге в период 2021–2022 гг., больше таковой без ее применения: затраты на 1 койко-день при среднетяжелом течении в случаях использования моноклональных антител составляют 10 246,70 руб., при применении только стандартной терапии – 6281,40 руб., для тяжелого течения указанные затраты составляют 17 023,70 руб. и 12 249,00 руб. соответственно [9]. Высокая стоимость тарифа вместе с удлинением сроков госпитализации пациентов привели к росту ассоциированных расходов системы здравоохранения в группе применения анти-ИЛ-терапии.
Традиционно экономические исходы, связанные с использованием медицинских технологий, оценивают с помощью методики клинико-экономического моделирования, соотнося расчетные затраты с потенциальными клиническими эффектами для всех альтернативных стратегий в моделируемой популяции пациентов [16][23]. В клинико-экономическом исследовании с применением методики моделирования [8] стоимость дополнительной эффективности для левилимаба в отношении показателя «28-дневная летальность» при применении у пациентов с тяжелым течением COVID-19 составила 215 435,04 руб., что многократно превышает результаты, полученные нами при анализе реальных выплат за 1 законченный случай заболевания: при тяжелом течении стоимость дополнительной эффективности применения левилимаба в отношении показателя «внутригоспитальная летальность» составляет 4804,51 руб., при среднетяжелом – 13 666,32 руб. при сопоставимой разнице в летальности между группами на 28-е сутки госпитализации и при окончании наблюдения пациента в стационаре (см. рис. 4). Это подчеркивает необходимость проведения RWD-исследований для оценки не только клинической, но и экономической эффективности применяемых медицинских технологий в условиях реальной клинической практики [8].
Таким образом, наша работа продемонстрировала важность интеграции методологий проведения исследований RWD и РКИ, что позволит в будущем минимизировать существующие недостатки и максимально использовать преимущества каждой из них.
ЗАКЛЮЧЕНИЕ / CONCLUSION
Применение левилимаба при среднетяжелом и тяжелом течении COVID-19 клинически оправданно: продемонстрировано статистически значимое снижение внутригоспитальной летальности как для среднетяжелого течения заболевания (6% в группе левилимаба и 10% в группе стандартной терапии (ОШ 1,71; 95% ДИ 1,19–2,47; р<0,01)), так и для тяжелого течения (63% в группе левилимаба и 82% в группе стандартной терапии (ОШ 2,70; 95% ДИ 1,90–3,82; р<0,01)).
Стратегия терапии левилимабом была и более затратной: разница в затратах в сравнении с группой стандартной терапии для пациентов со среднетяжелым течением COVID-19 достигла 54 665,30 руб., с тяжелым течением – 91 285,85 руб. Расчетные показатели стоимости дополнительной эффективности левилимаба при среднетяжелом течении заболевания составили 13 666,32 руб., при тяжелом течении – 4804,51 руб.
Исследования RWD позволяют оценить как клиническую, так и экономическую эффективность применения медицинских технологий в условиях реальной клинической практики.
1. https://jupyter.org/.
Список литературы
1. Временные методические рекомендации. Профилактика, диагностика и лечение новой коронавирусной инфекции COVID-19. Версия 15 (22.02.2022). URL: https://static-0.minzdrav.gov.ru/system/attachments/attaches/000/059/392/original/%D0%92%D0%9C%D0%A0_COVID-19_V15.pdf (дата обращения 25.01.2023).
2. Гомон Ю.М., Колбин А.С., Каляпин А.А. и др. Применение ингибиторов янус-киназ и анти-ИЛ в Российской Федерации при COVID-19: фармакоэпидемиологическое исследование. Вич и иммуносупрессии. [в печати].
3. Lomakin N.V., Bakirov B.A., Protsenko D.N., et al. The efficacy and safety of levilimab in severely ill COVID-19 patients not requiring mechanical ventilation: results of a multicenter randomized double-blind placebo-controlled phase III CORONA clinical study. Inflamm Res. 2021; 70 (10–12): 1233–46. https://doi.org/10.1007/s00011-021-01507-5.
4. Тавлуева Е.В., Иванов И.Г., Лыткина К.А. и др. Применение левилимаба у пациентов с новой коронавирусной инфекцией (COVID-19) в реальной клинической практике. Клиническая фармакология и терапия. 2021; 30 (3): 31–7. https://doi.org/10.32756/0869-5490-2021-3-31-37.
5. Хрипун А.И., Старшинин А.В., Антипова Ю.О. и др. Опыт применения левилимаба и барицитиниба в терапии COVID-19 легкого течения на амбулаторном этапе. Терапевтический архив. 2022; 94 (5): 668–74. https://doi.org/10.26442/00403660.2022.05.201676.
6. A living WHO guideline on drugs for COVID-19. BMJ. 2020; 370: m3379. https://doi.org/https://doi.org/10.1136/bmj.m3379.
7. Жукова О.В., Хохлов А.Л. Клиническая и экономическая составляющие использования дексаметазона и тоцилизумаба при лечении тяжелых состояний COVID-19. ФАРМАКОЭКОНОМИКА. Современная фармакоэкономика и фармакоэпидемиология. 2021; 14 (1): 16–27. https://doi.org/10.17749/2070-4909/farmakoekonomika.2021.060.
8. Фролов М.Ю., Саласюк А.С., Рогов В.А. Оценка экономического эффекта применения биологической терапии у пациентов с тяжелым течением COVID-19 и развитием цитокинового шторма. ФАРМАКОЭКОНОМИКА. Современная фармакоэкономика и фармакоэпидемиология. 2020; 13 (4): 377–87. https://doi.org/10.17749/2070-4909/farmakoekonomika.2020.076.
9. Территориальный фонд ОМС Санкт-Петербурга. Генеральное тарифное соглашение. URL: https://spboms.ru/page/mo#Генеральное-тарифное-соглашение (дата обращения 25.01.2023).
10. Инструкция по медицинскому применению лекарственного препарата Илсира®. URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=21cbc69d-0615-4a1b-81fe-6cfcce747840 (дата обращения 25.01.2023).
11. Singer M., Deutschman C.S., Seymour C.W., et al. The Third International Consensus definitions for sepsis and septic shock (Sepsis-3). JAMA. 2016; 315 (8): 801–10. https://doi.org/10.1001/jama.2016.0287.
12. Cowman K., Rossi J., Gendlina I., et al. Elucidating the role of procalcitonin as a biomarker in hospitalized COVID-19 patients. Diagn Microbiol Infect Dis. 2022; 103 (4): 115721. https://doi.org/10.1016/j.diagmicrobio.2022.115721.
13. Vazzana N., Dipaola F., Ognibene S. Procalcitonin and secondary bacterial infections in COVID-19: association with disease severity and outcomes. Acta Clin Belg. 2022; 77 (2): 268–72. https://doi.org/10.1080/17843286.2020.1824749.
14. Тихова Г.П. Пропуск данных в выборке: как решать проблему и как ее избежать. Регионарная анестезия и лечение острой боли. 2016; 10 (3): 205–9. https://doi.org/10.18821/1993-6508-2016-10-3-205-209.
15. Солодовников А.Г., Сорокина Е.Ю., Гольдина Т.А. Данные рутинной практики (real-world data): от планирования к анализу. Медицинские технологии. Оценка и выбор. 2020; 41 (3): 9–16. https://doi.org/10.17116/medtech2020410319.
16. Методические рекомендации по проведению сравнительной клинико-экономической оценки лекарственного препарата (новая редакция). Утверждены приказом ФГБУ «ЦЭККМП» Минздрава России от 29.12.2018 № 242-од. URL: https://rosmedex.ru/complex(дата обращения 25.01.2023).
17. Решение Совета ЕЭК от 17.03.2022 № 36 «О внесении изменений в Правила регистрации и экспертизы лекарственных средств для медицинского применения». URL: https://www.alta.ru/tamdoc/22sr0036/ (дата обращения 25.01.2023).
18. Колбин А.С. (ред.) Исследования реальной клинической практики. М.: Издательство ОКИ: Буки Веди; 2020: 208 с.
19. Колбин АС. Резолюция по результатам работы конференции: «RWD/RWE – Инструменты исследования реальной клинической практики: сегодня и завтра» Реальная клиническая практика: данные и доказательства. 2021; 1 (1): 21–4. https://doi.org/10.37489/2782-3784-myrwd-5.
20. Collins R., Bowman L., Landray M., Peto R. The magic of randomization versus the myth of real-world evidence. N Engl J Med. 2020; 382 (7): 674–8. https://doi.org/10.1056/NEJMsb1901642.
21. Miksad R.A., Abernethy A.P. Harnessing the power of real-world evidence (RWE): a checklist to ensure regulatory-grade data quality. Clin Pharmacol Ther. 2018; 103 (2): 202–5. https://doi.org/10.1002/cpt.946.
22. Cocoros N.M., Arlett P., Dreyer N.A., et al. The certainty framework for assessing real-world data in studies of medical product safety and effectiveness. Clin Pharmacol Ther. 2021; 109 (5); 1189–96. https://doi.org/10.1002/cpt.2045.
23. Постановление Правительства РФ от 28.08.2014 № 871 (ред. от 03.12.2020) «Об утверждении Правил формирования перечней лекарственных препаратов для медицинского применения и минимального ассортимента лекарственных препаратов, необходимых для оказания медицинской помощи». URL: http://www.consultant.ru/document/cons_doc_LAW_167999/ (дата обращения 25.01.2023).
Об авторах
Ю. М. ГомонРоссия
Гомон Юлия Михайловна – д.м.н., профессор кафедры клинической фармакологии и доказательной медицины; врач – клинический фармаколог
ул. Льва Толстого, д. 6-8, Санкт-Петербург 197022
Северный пр-т, д. 1, Санкт-Петербург 194354
WoS ResearcherID: O-9443-2018; Scopus Author ID: 57217520417
В. В. Стрижелецкий
Россия
Стрижелецкий Валерий Викторович – д.м.н., главный врач; профессор кафедры факультетской хирургии медицинского факультета
Северный пр-т, д. 1, Санкт-Петербург 194354
Менделеевская линия, д. 2, Санкт-Петербург 19903
WoS ResearcherID: G-6004-2015
И. Г. Иванов
Россия
Иванов Игорь Григорьевич – заместитель главного врача по медицинской части; ассистент кафедры пропедевтики внутренних болезней
Северный пр-т, д. 1, Санкт-Петербург 194354
Менделеевская линия, д. 2, Санкт-Петербург 19903
Ю. Е. Балыкина
Россия
Балыкина Юлия Ефимовна – к.ф.-м.н., кафедра процессов управления, факультет прикладной математики
Менделеевская линия, д. 2, Санкт-Петербург 19903
WoS ResearcherID: K-2125-2013; Scopus Author ID: 56028436400
М. В. Ермольев
Россия
Ермольев Максим Викторович – студент кафедры автоматизации и процессов управления
ул. Инструментальная, д. 2, Санкт-Петербург 197022
А. С. Колбин
Россия
Колбин Алексей Сергеевич – д.м.н., профессор, заведующий кафедрой клинической фармакологии и доказательной медицины; профессор кафедры фармакологии медицинского факультета
ул. Льва Толстого, д. 6-8, Санкт-Петербург 197022
Менделеевская линия, д. 2, Санкт-Петербург 19903
WoS ResearcherID: G-5537-2015; Scopus Author ID: 19836020100
М. В. Лившиц
Россия
Лившиц Марина Владимировна – ассистент кафедры автоматизации и процессов управления
ул. Инструментальная, д. 2, Санкт-Петербург 197022
Т. А. Усманова
Россия
Усманова Татьяна Андреевна – научный сотрудник кафедры клинической фармакологии и доказательной медицины
ул. Льва Толстого, д. 6-8, Санкт-Петербург 197022
А. М. Фахрутдинова
Россия
Фахрутдинова Айгуль Минсалиховна – врач-терапевт, пульмонолог, отделение терапии
Северный пр-т, д. 1, Санкт-Петербург 194354
Ю. С. Константинова
Россия
Константинова Юлия Сергеевна – заведующая отделом медицинской статистики
Северный пр-т, д. 1, Санкт-Петербург 194354
А. П. Губанов
Россия
Губанов Артем Павлович – врач-эпидемиолог
Северный пр-т, д. 1, Санкт-Петербург 194354
Рецензия
Для цитирования:
Гомон Ю.М., Стрижелецкий В.В., Иванов И.Г., Балыкина Ю.Е., Ермольев М.В., Колбин А.С., Лившиц М.В., Усманова Т.А., Фахрутдинова А.М., Константинова Ю.С., Губанов А.П. Эффективность применения левилимаба у пациентов со среднетяжелым и тяжелым течением COVID-19. ФАРМАКОЭКОНОМИКА. Современная фармакоэкономика и фармакоэпидемиология. 2023;16(1):36–47. https://doi.org/10.17749/2070-4909/farmakoekonomika.2023.164
For citation:
Gomon Yu.M., Strizheletsky V.V., Ivanov I.G., Balykina Yu.E., Ermolyev M.V., Kolbin A.S., Livshits M.V., Usmanova T.A., Fakhrutdinova A.M., Konstantinova Yu.S., Gubanov A.P. Efficiency of Levilimab in patients with moderate and severe COVID-19. FARMAKOEKONOMIKA. Modern Pharmacoeconomics and Pharmacoepidemiology. 2023;16(1):36–47. (In Russ.) https://doi.org/10.17749/2070-4909/farmakoekonomika.2023.164

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.






































