Перейти к:
Клинический случай эктопической беременности с локализацией в печени
https://doi.org/10.17749/2070-4909/farmakoekonomika.2024.234
Аннотация
В статье приводится описание редкого клинического случая эктопической беременности с локализацией в печени. Пациентка Ш. поступила в гинекологическое отделение с жалобами на боли внизу живота и в эпигастрии. Были проведены клинико-лабораторное и инструментальное исследования в соответствии с клиническими рекомендациями. По данным обследования, уровень хорионического гонадотропина человека составил 17 440,85 мМЕ/мл, на ультразвуковом исследовании (УЗИ) органов малого таза плодное яйцо в полости матки не определялось, однако отмечалось наличие свободной жидкости в малом тазу (около 50 мл). При повторном УЗИ органов малого таза выявлены параовариальное образование справа, свободная жидкость в малом тазу. Проведена лапароскопическая операция, в ходе которой обнаружено плодное яйцо в V сегменте печени. Выполнена резекция печени и холецистэктомия в экстренном порядке. Данный случай отражает важность своевременной диагностики, постановки верного диагноза и определения тактики дальнейшего ведения пациентки для предупреждения развития жизнеугрожающих осложнений.
Для цитирования:
Войновский А.Е., Зайцева О.А., Солопова А.Г., Блинов Д.В., Малых-Бахтина М.П., Быковщенко Г.К. Клинический случай эктопической беременности с локализацией в печени. ФАРМАКОЭКОНОМИКА. Современная фармакоэкономика и фармакоэпидемиология. 2024;17(1):118-123. https://doi.org/10.17749/2070-4909/farmakoekonomika.2024.234
For citation:
Voynovskiy A.Е., Zaitseva О.A., Solopova A.G., Blinov D.V., Malykh-Bakhtina М.P., Bykobshchenko G.К. A clinical case of ectopic pregnancy with localization in the liver. FARMAKOEKONOMIKA. Modern Pharmacoeconomics and Pharmacoepidemiology. 2024;17(1):118-123. (In Russ.) https://doi.org/10.17749/2070-4909/farmakoekonomika.2024.234
ВВЕДЕНИЕ / INTRODUCTION
На сегодняшний день проблема эктопической беременности не теряет своей значимости и остается в центре внимания медицинского сообщества ввиду тенденции к росту частоты встречае-
мости данной патологии (2–4% среди всех беременностей) и ее осложнений [1][2]. Несмотря на то что показатель материнской смертности за последние годы снизился в 2 раза, этот параметр все еще держится на высоком уровне (около 4,1%) [3][4].
Наиболее часто встречающейся локализацией эктопической беременности являются маточные трубы, составляя 98–99% от всех форм внематочной беременности. Частота редких форм достигает 5–8,3% от числа всех эктопических беременностей, а их течение характеризуется массивной кровопотерей [5][6]. Брюшная беременность считается самой редкой формой эктопической беременности и встречается примерно в 0,3–0,4% случаев [5]. Данная форма беременности связана с высоким риском материнской смертности (до 20%) и развития осложнений: синдрома диссеминированного внутрисосудистого свертывания крови, кишечной непроходимости, внутрибрюшного кровотечения, геморрагического шока [7].
Из-за поздней диагностики ввиду атипичного течения подходящий период лечения упускается и большинство пациенток
госпитализируются уже после развития осложнений. Материнская летальность при брюшной беременности в 7–8 раз выше, чем при трубной, и в 90 раз выше, чем при маточной беременности [8].
Своевременная диагностика и правильная врачебная тактика могут предотвратить развитие осложнений, неблагоприятного исхода, ускорить восстановительное лечение и сохранить репродуктивный потенциал.
КЛИНИЧЕСКИЙ СЛУЧАЙ / CASE REPORT
Пациентка Ш., 29 лет, 07.08.2023 г. поступила в приемное отделение ГБУЗ «Городская клиническая больница им. М.П. Кончаловского ДЗМ» с жалобами на тянущую боль внизу живота и в эпигастрии в течение 3 дней. Состояние пациентки удовле-
творительное, гемодинамика стабильная. Живот при пальпации мягкий, безболезненный. При гинекологическом осмотре: выделения из половых путей скудные, слизистые. При пальпации матка в антефлексио, нормальных размеров, придатки увеличены и чувствительны справа.
В приемном отделении выполнено ультразвуковое исследование (УЗИ) органов малого таза (ОМТ). По данным УЗИ, картина соответствовала второй половине менструального цикла. Свободная жидкость, мелкодисперсная, в позадиматочном пространстве в объеме до 50 мл. Пациентка госпитализирована в гинекологическое отделение с предварительным диагнозом «апоплексия яичника».
Гинекологический анамнез / Gynecological history
Последняя менструация 12.07.2023 г., в срок. Задержки менструации не было, цикл регулярный. В анамнезе две беременности, закончившиеся самопроизвольными своевременными родами без осложнений. Абортов не было. Приема комбинированных оральных контрацептивов и установки внутриматочных контрацептивов в анамнезе не было. Из гинекологических заболеваний полип эндометрия, по поводу которого в 2018 г. выполнена гистероскопия, раздельное диагностическое выскабливание, а также эктопия шейки матки с проведением диатермоконизации шейки матки.
Лабораторные и инструментальные исследования / Laboratory and instrumental examinations
При поступлении в клиническом анализе крови: гемоглобин общий – 117 г/л, эритроциты – 4,05×1012/л, гематокрит – 32,2%, лейкоциты – 8,5×109/л, аланинаминотрансфераза (АЛТ) – 27,0 ЕД/л, аспартатаминотрансфераза (АСТ) – 8,0 ЕД/л, глюкоза – 5,5 ммоль/л, креатинин – 60,2 мкмоль/л, хорионический гонадотропин человека (ХГЧ) – 17 440,85 мМЕ/мл.
На основании данных анамнеза и результатов клинико-лабораторного обследования выставлен диагноз: «Беременность неясной локализации».
08.08.2023 г. проведено контрольное УЗИ ОМТ и взят повторный анализ на ХГЧ. Отмечалось снижение ХГЧ в динамике до 15 525,91 мМЕ/мл. По УЗИ ОМТ картина секреторной фазы менструального цикла. Свободная жидкость в малом тазу около 50 мл. Параовариальное образование справа (с учетом данных ХГЧ нельзя исключить неразвивающееся плодное яйцо).
Ввиду сложившейся клинической ситуации принято решение о проведении диагностической лапароскопической операции для уточнения локализации беременности.
Этические аспекты / Ethical aspects
Пациентку проинформировали о характере ее заболевания, плане обследования и необходимости хирургического лечения. Была проведена подробная беседа о возможности развития нежелательных осложнений в ходе хирургического вмешательства и послеоперационного периода. Получены добровольное письменное информированное согласие пациентки на медицинское вмешательство и отдельное согласие о включении ее в научное исследование.
Оперативное лечение и клинический диагноз / Surgery and clinical diagnosis
При проведении диагностической лапароскопии в малом тазу около 50 мл крови. Тело матки несколько увеличено, с ровной гладкой поверхностью. Левая маточная труба без видимых изменений, фимбриальный конец свободен, отделяемого из маточной трубы нет, слева параовариально на тонком основании киста диа-
метром 10 мм с гладкой наружной поверхностью. Левый яичник обычного строения с фолликулами, размерами 3,5×3,0 см, содержит желтое тело диаметром 2,5 см. Правый яичник с фолликулами, не увеличен. Правая маточная труба визуально не изменена, отделяемого из маточной трубы нет, параовариально на тонком длинном основании киста диаметром 0,8 см. Брюшина гладкая.
Выполнена ревизия органов брюшной полости: петли тонкого кишечника с блестящей поверхностью, перистальтика визуализируется, толстый кишечник без видимых изменений, аппендикс обычного строения. В области V сегмента печени по висцеральной поверхности определяется образование округлой формы размерами 3×3 см, элементы которого напоминают хориальную ткань. Образование расположено внутрипеченочно и затрагивает стенку желчного пузыря, в его центре имеется надрыв капсулы кисты печени. К данному образованию плоскостной спайкой подпаяны пряди большого сальника (рис. 1).
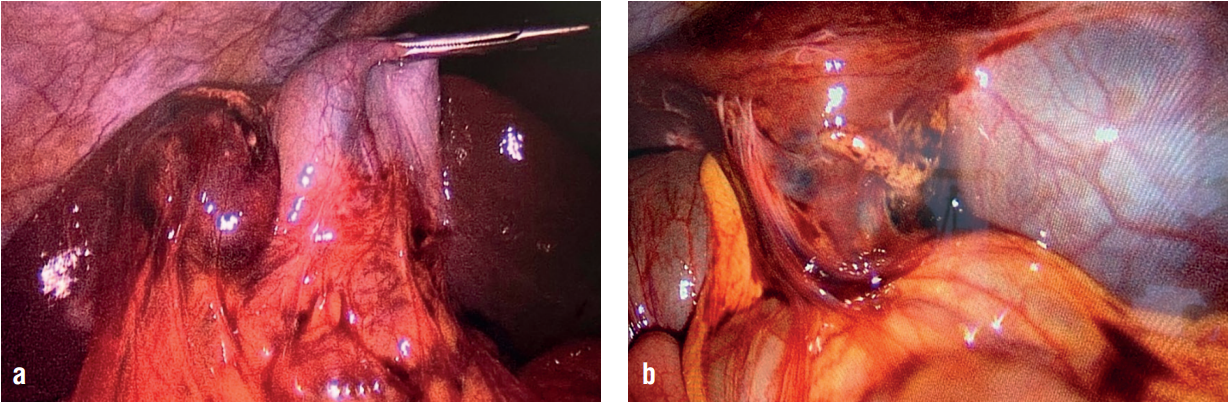
Рисунок 1. Интраоперационная картина эктопической беременности в V сегменте печени (a, b)
Figure 1. Intraoperative picture of ectopic pregnancy in the 5th segment of the liver (a, b)
Выставлен хирургический диагноз: «Эктопическая беременность с имплантацией плодного яйца в V сегменте печени. Паратубарные кисты с двух сторон».
В операционную приглашены заведующая отделением гинекологии и заместитель главного врача по хирургии. Собрана мультидисциплинарная бригада: хирурги, акушеры-гинекологи, трансфузиологи, анестезиологи-реаниматологи.
Ход операции
Основание паратубарных кист коагулированы биполяром, отсечены ножницами. С помощью аппарата Enseal (Ethicon, США) отделена поперечно-ободочная кишка. Проведены резекция печени и холецистэктомия с помощью монополярного крючка. Выполнен гемостаз ложа печени монополярной энергией и аргоноплазменной коагуляцией. Во время всей операции выполнялся забор крови с помощью аппарата CellSaver (Haemonetics Corp., США). Аутогемотрансфузия составила 560 мл. Кисты, плодное яйцо с частью печени и желчный пузырь помещены в пакет EndoBag (Covidien/Medtronic, США), удалены из брюшной полости. Общая кровопотеря составила 560 мл.
Гистологическое заключение / Histological conclusion
Морфологическая картина абдоминальной беременности с прикреплением плодного яйца в печени. Фрагмент ткани печени с зоной имплантации плодного яйца, обилие ворсин хориона, часть с фиброзом, промежуточный и инвазивный трофобласт. По периферии зоны имплантации в ткани печени имеется лимфоклеточная инфильтрация портальных трактов.
Послеоперационный период / Postoperative period
Послеоперационный период протекал без осложнений. Для восполнения объема циркулирующей жидкости и улучшения
реологических свойств крови проводилась инфузионная и десенсибилизирующая терапия. Выполнялась профилактика венозных тромбоэмболических осложнений: ранняя активизация пациентки, эластическая компрессия нижних конечностей. При выписке в клиническом анализе крови: гемоглобин общий – 108 г/л, эритроциты – 3,77×1012/л, гематокрит – 30,0%, лейкоциты – 8,0×109/л, АЛТ – 78,0 ЕД/л, АСТ – 27,0 ЕД/л, глюкоза – 5,3 ммоль/л, креатинин – 58,7 мкмоль/л, ХГЧ – 305,38 мМЕ/мл. Пациентка была выписана в удовлетворительном состоянии на 7-е сутки после операции.
При амбулаторном наблюдении спустя 3 нед ХГЧ крови снизился до отрицательных значений. По данным УЗИ от 17.11.2023 г., печень без патологии: в зоне оперативного вмешательства лоцируется участок уплотненной капсулы печени 20 мм. Ложе желчного пузыря представлено участком повышенной эхогенности 17×5 мм (клемма). Изменений в структуре печени не выявлено. Печеночные протоки не расширены. Свободной жидкости в брюшной полости нет.
ОБСУЖДЕНИЕ / DISCUSSION
Печеночная внематочная беременность – редкая форма эктопической беременности, при которой плодное яйцо прикрепляется к поверхности печени, имплантируется и прорастает в ее паренхиму. Согласно ретроспективному исследованию A. Poole et al., за 45 лет (с 1965 по 2009 гг.) в мире зарегистрировано 225 случаев печеночной беременности [9].
Как правило, брюшная беременность прерывается еще на ранних сроках, заканчиваясь разрывом капсулы плодовместилища, обильным кровотечением и геморрагическим шоком [7]. Однако известны случаи и прогрессирования беременности до 18 нед и более [10].
Брюшную беременность принято подразделять на первичную и вторичную в зависимости от первичной имплантации бластоцисты. При первичной форме происходит оплодотворение в брюшной полости и прикрепление плодного яйца непосредственно на органах брюшной полости. При вторичной форме плодное яйцо выходит из маточной трубы и имплантируется на органах брюшной полости (печень, селезенка, большой сальник, брюшина) [11].
Поверхность печени богата кровеносными сосудами, подходящими для имплантации. Нижняя поверхность правой доли печени является самой близлежащей частью органа. Это помогает объяснить тот факт, что абдоминальная беременность часто имплантируется именно в этой части печени [12].
Нетипичные симптомы для внематочной беременности затрудняют правильную постановку диагноза. Пациентки обычно жалуются на боль в эпигастрии или правом подреберье, иногда на кровянистые выделения из половых путей, что ошибочно диагностируется как гепатит, холецистит, гастродуоденит или острый гастроэнтерит [12].
Несмотря на столь редкую локализацию эктопической беременности, необходимо помнить о том, какие последствия она может принести. Такие формы беременности часто не учитываются практикующими врачами, поздно диагностируются и являются причиной высокой материнской заболеваемости и смертности. Дифференцированный подход к ведению пациенток, а также ранняя диагностика и соответствующая врачебная помощь предотвращают развитие тяжелых осложнений, к которым могут привести эктопические формы беременности. Однако диагностика эктопических форм беременности, в особенности редких, затруднена. Сложность диагностики состоит в нетипичной клинической картине и трудности визуализации плодного яйца вне полости матки, а также определения конкретной локализации. В связи с этим помимо УЗИ возможно применение магнитно-резонансной томографии (МРТ), компьютерной томографии (КТ) или диагностической лапароскопии, которая на сегодняшний день занимает важное место в диагностике внематочной беременности и имеет неоспоримые преимущества.
Кроме того, проведение КТ и МРТ необходимо не только для определения места имплантации и расположения плаценты, но и для выявления анатомической взаимосвязи плодного яйца с магистральными сосудами и жизненно важными органами. Это поможет лучше спланировать наблюдение и предстоящее оперативное лечение. Хирургическое вмешательство во многом зависит от клинической ситуации. Для снижения риска кровотечения могут быть выполнены такие процедуры, как перевязка печеночной артерии, трансплантация сальника, клиновидная резекция или лобэктомия. Некоторые авторы рекомендуют предоперационное системное введение метотрексата или эмболизацию питающих сосудов с последующей лапаротомией для удаления плода и плаценты [8][12]. Продолжает обсуждаться вопрос о необходимости удаления плаценты после извлечения плода: с одной стороны, удаление может повлечь за собой катастрофическое кровотечение и повреждение прилегающих структур, а с другой – оставление плаценты на месте может привести к вторичному кровотечению, образованию абсцесса, спаек, коагулопатии, продолжающейся преэклампсии, эклампсии и необходимости повторной операции [8].
ЗАКЛЮЧЕНИЕ / CONCLUSION
Печеночная внематочная беременность – крайне редкое, но чрезвычайно опасное заболевание. Вовремя поставленный диагноз может предотвратить ряд негативных последствий, снизить риск материнской смертности и улучшить отдаленный прогноз у больных в целом. Для этого необходима своевременная постановка на учет, определение факта маточной беременности (исключение эктопической беременности). В случае сомнительных результатов обязательно проведение УЗИ и ХГЧ в динамике. При необходимости возможно использование дополнительных методов диагностики, таких как МРТ и КТ брюшной полости, ОМТ.
Несмотря на совершенствование методов диагностики, распознавание редких форм внематочной беременности, таких как яичниковая, шеечная, брюшная, беременность в рудиментарном маточном роге, а также в рубце после кесарева сечения, остается по-прежнему непростой задачей для врачей. Поэтому при довольно высоком уровне ХГЧ и отсутствии плодного яйца в полости матки и околоматочного пространства всегда следует подозревать факт наличия внематочной беременности редкой локализации, пока не доказано иное.
Рассмотренный клинический случай показывает, насколько непроста диагностика редких форм эктопических беременностей и насколько важна правильная тактика ведения пациентки, играю-
щая главную роль в предупреждении осложнений.
Список литературы
1. Сутугина О.Н., Шубин Л.Б., Охапкин М.Б. и др. Внематочная беременность: современные лечебно-диагностические алгоритмы ведения. Современная наука: актуальные проблемы теории и практики. Серия: Естественные и технические науки. 2020; 7: 249–54. https://doi.org/10.37882/2223-2966.2020.07.30.
2. Атаянц К.М., Тимошкова Ю.Л., Силаева Е.А. и др. Особенности диагностики редких форм внематочной беременности. Известия Российской военно-медицинской академии. 2020; 39 (S3-5): 17–21.
3. Сутугина О.Н., Шубин Л.Б. Оперативное лечение внематочной беременности: особенности различных видов хирургических вмешательств. Медико-фармацевтический журнал Пульс. 2020; 22 (10): 68–73. https://doi.org/10.26787/nydha-2686-6838-2020-22-10-68-73.
4. Доброхотова Ю.Э., Филатова Л.А. Отдельные аспекты реабилитации женщин, перенесших внематочную беременность. Актуальные вопросы женского здоровья. 2022; 1: 46–9. https://doi.org/10.46393/2713122Х_2022_1_46.
5. Куликов А.В., Шифман Е.М. (ред.) Анестезия, интенсивная терапия и реанимация в акушерстве и гинекологии. Клинические рекомендации. Протоколы лечения. 4-е изд. М.: Буки Веди; 2019: 928 с.
6. Миннуллина Ф.Ф., Эгамбердиева Л.Д., Ахметшина Л.Р. Редкие формы внематочной беременности (клинические наблюдения). Практическая медицина. 2021; 19 (4): 112–5.
7. Фетищева Л.Е., Ушакова Г.А. Редкие формы внематочной беременности. Проблемы диагностики, лечения и восстановления фертильности. Российский вестник акушера-гинеколога. 2017; 17 (4): 11–9. https://doi.org/10.17116/rosakush201717411-19.
8. Иванова Н.А., Гуменюк Е.Г. Брюшная беременность: что нового? Обзор литературы за 10 лет (2009–2019 гг.). Проблемы репродукции. 2021; 27 (4): 142–9. https://doi.org/10.17116/repro202127041142.
9. Poole A., Haas D., Magann E.F. Early abdominal ectopic pregnancies: a systematic review of the literature. Gynecol Obstet Invest. 2012; 74 (4): 249–60. https://doi.org/10.1159/000342997.
10. Sonoeyes Ultrasound. Medical news: pregnancy in the liver. URL: https://amberneg.blogspot.com/2018/12/medical-news-pregnancy-inliver.html?spref=pi (дата обращения 05.12.2023).
11. Тенькова А.Н., Черноморцева Е.С., Черноморцев С.Э. и др. Внематочная беременность с локализацией в печени и брюшной полости. Интегративные тенденции в медицине и образовании. 2022; 3: 139–43.
12. Katiyar G., Fernandes Y., Lawande S., et al. A rare case of hepatic ectopic pregnancy. Egypt J Radiol Nucl Med. 2022; 53: 142. https://doi.org/10.1186/s43055-022-00818-9.
Об авторах
А. Е. ВойновскийРоссия
Войновский Александр Евгеньевич – д.м.н., доцент, профессор кафедры госпитальной хирургии Института клинической медицины им. Н.В. Склифосовского ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет), заместитель главного врача по хирургической помощи ГБУЗ «ГКБ им. М.П. Кончаловского ДЗМ»; WoS ResearcherID: S-6385-2016
Ул. Большая Пироговская, д. 2, стр. 4, Москва 119991; Ул. Каштановая аллея, д. 2, стр. 1, Зеленоград 124489
О. А. Зайцева
Россия
Зайцева Ольга Андреевна – ординатор кафедры акушерства, гинекологии и перинатальной медицины Клинического института детского здоровья им. Н.Ф. Филатова.
Ул. Большая Пироговская, д. 2, стр. 4, Москва 119991
А. Г. Солопова
Россия
Солопова Антонина Григорьевна – д.м.н., профессор кафедры акушерства, гинекологии и перинатальной медицины Клинического института детского здоровья им. Н.Ф. Филатова ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет); WoS ResearcherID: Q-1385-2015; Scopus Author ID: 6505479504.
Ул. Большая Пироговская, д. 2, стр. 4, Москва 119991
Д. В. Блинов
Россия
Блинов Дмитрий Владиславович – к.м.н., ассистент кафедры спортивной медицины и медицинской реабилитации Института клинической медицины им. Н.В. Склифосовского ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет), руководитель по медицинским и научным вопросам Института Превентивной и Социальной Медицины, доцент кафедры спортивной, физической и реабилитационной медицины АНО ДПО «Московский медико-социальный институт им. Ф.П. Гааза» ; Scopus Author ID: 6701744871; WoS Researcher ID: E-8906-2017
Ул. Большая Пироговская, д. 2, стр. 4, Москва 119991; Ул. Садовая-Триумфальная, д. 4/10, Москва 127006; ул. 2-я Брестская, д. 5, стр. 1-1а, Москва 123056
М. П. Малых-Бахтина
Россия
Малых-Бахтина Мария Павловна – студент 5-го курса, Клинический институт детского здоровья им. Н.Н. Филатова.
Ул. Большая Пироговская, д. 2, стр. 4, Москва 119991
Г. К. Быковщенко
Россия
Быковщенко Георгий Константинович – студент 4-го курса.
Ул. Большая Пироговская, д. 2, стр. 4, Москва 119991
Рецензия
Для цитирования:
Войновский А.Е., Зайцева О.А., Солопова А.Г., Блинов Д.В., Малых-Бахтина М.П., Быковщенко Г.К. Клинический случай эктопической беременности с локализацией в печени. ФАРМАКОЭКОНОМИКА. Современная фармакоэкономика и фармакоэпидемиология. 2024;17(1):118-123. https://doi.org/10.17749/2070-4909/farmakoekonomika.2024.234
For citation:
Voynovskiy A.Е., Zaitseva О.A., Solopova A.G., Blinov D.V., Malykh-Bakhtina М.P., Bykobshchenko G.К. A clinical case of ectopic pregnancy with localization in the liver. FARMAKOEKONOMIKA. Modern Pharmacoeconomics and Pharmacoepidemiology. 2024;17(1):118-123. (In Russ.) https://doi.org/10.17749/2070-4909/farmakoekonomika.2024.234

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.





































